弗拉基米尔·涅斯捷罗夫
医学与技术科学院正式院士,院士,
国际非线性诊断系统学会主席。
膝关节的原发性骨关节炎是现代医学中最相关的问题之一,因为它具有相关性,工作时间和治疗费用的巨大损失。此外,在许多情况下,膝关节病变的早期或鉴别诊断受到阻碍,这使得选择最有效的治疗和康复措施以及评估患者的残疾变得复杂。
膝关节疾病的现代诊断包括常规X线照相以及关节的超声评估,用于检查运动的软组织。用于检查膝关节的现有技术可以确定关节中病理过程的优势,包括退行性病变。然而,病理形态变化的强度与过程的严重程度和动态之间的关系尚未得到研究。
本文旨在证明NLS研究在诊断骨关节炎畸形方面的效率,特别是在疾病的早期(亚临床)阶段。
为了确定膝关节解剖结构的正常关系,检查了10名年龄在25至55岁之间的健康人(测试组)。主要组由50名患者组成,其临床意义在于不同阶段的膝关节骨关节炎。该疾病的平均持续时间为7.0±3.0年。所有患者均在两个垂直间平面上常规接受放射学检查。X射线模式分析考虑了关节间隙变窄,边缘骨赘的存在以及软骨下骨部门存在囊肿和纤维化区域的骨结构变形。
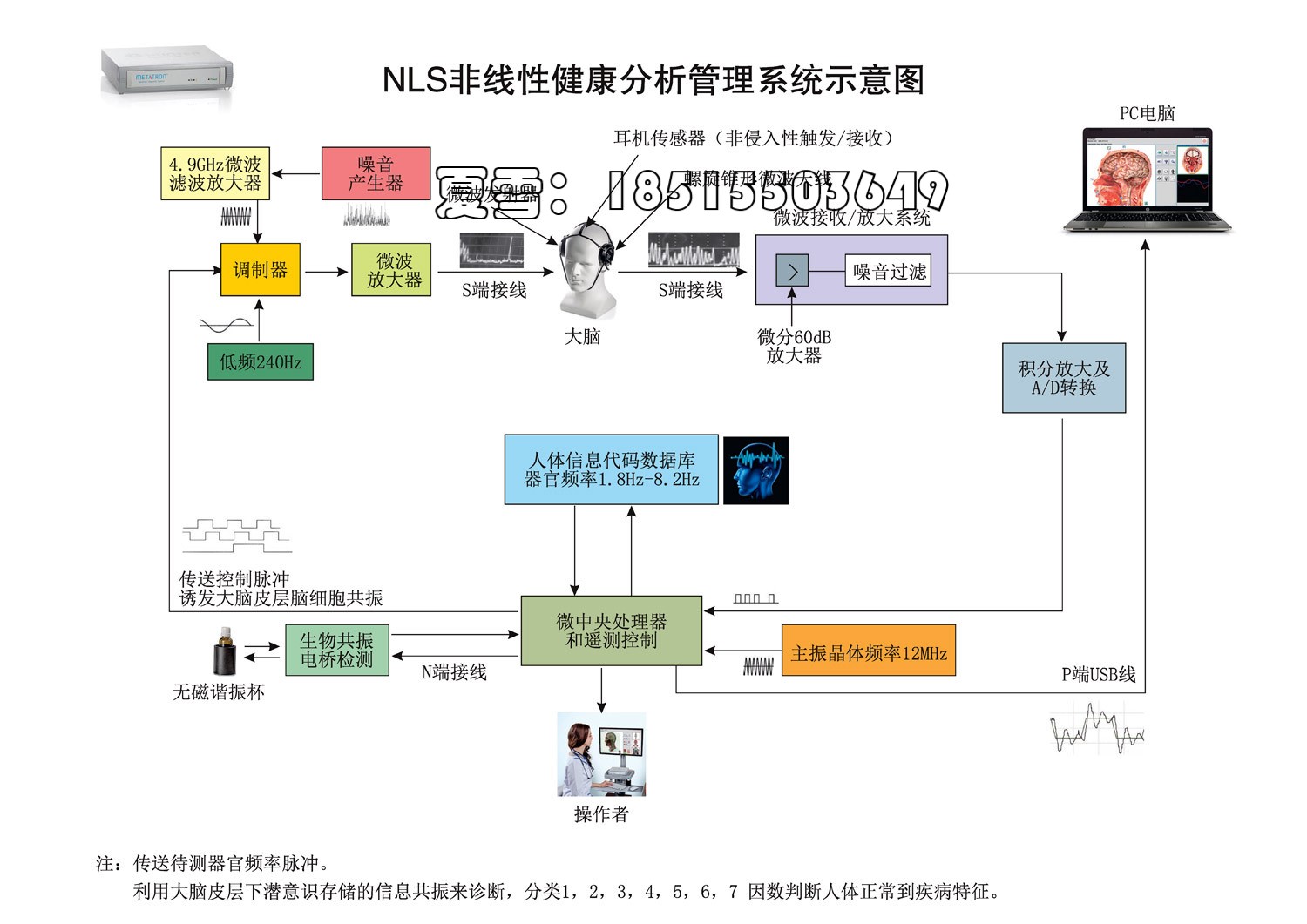
NLS调查是使用配备4.9 GHz触发传感器的“Metatron”设备进行的。在膝盖骨上方和下方以及关节后表面的矢状面的虚拟镜头中评估关节囊的变化。沿关节侧表面的额平面用于确定半月板,关节软骨和滑膜变化的确切状况。

传统上认为,在关节软骨中,退行性变化始于关节基质破裂和软骨变性。因此,在NLS检查期间特别注意关节软骨的变化。在测试组的考生中,关节软骨看起来像一条低色素条(根据弗兰德勒量表1-2分)。发现两名患者在疾病的初始阶段具有异质性显色模式的关节软骨,3-5点,存在小的低色素性nidi(1-2点)。这组患者未检测到关节的放射学变化。

在疾病第二阶段的14例(28.0%)患者中,软骨的染色体结构是异质的,检测到一些中度高色素结构(4-5点)以及小直径的低色素包涵体(1-3点)。在疾病第三阶段的21名(42%)检查者中,透明软骨看起来像一条高色素条(5-6分)。

在10例(20.0%)处于疾病第三临床阶段的患者中,关节软骨被可视化为明显的高染线性结构(6点),并存在垂直裂缝(4-5点)。
根据疾病的阶段和持续时间,可以可视化与标准具过程“骨关节炎畸形”的光谱相似性(D 0.189至0.621)。
X射线图片发现关节间隙中度收缩和畸形是22名患者关节软骨牵张的主要标志,12名患者明显收缩。软骨下骨赘对骨关节炎发育非常重要。软骨下和骨骺囊肿的形成已经在疾病的初始阶段(71.0%的患者)开始。根据NLS调查,囊肿位于骨的外侧区域,深1.0-3.0毫米,多达4至12-15个。膝关节的标准X射线图片仅在疾病的第二阶段显示骨骼软骨下区域的一些变化,如囊肿和纤维化。

在骨关节病发展中非常重要的作用归因于滑膜和关节囊的状况。随着疾病的进展及其阶段的变化,在关节表面形成具有抗原性的软骨碎屑。这通常会导致滑膜发炎及其纤维化。结果,滑膜产生的液体不足,这反过来又损害了软骨营养,随之而来的是退化。
健康人(测试组)的滑膜可视化为低色素线性结构(1-2分)。该疾病的第一和第二阶段在14名(28%)患者中(3-4分)的显色模式稳步上升。在疾病第三阶段的32例(62%)患者中,膜的显色密度在整个阶段达到4-5点,最多3或6个低色素包涵体。在三名患有加重形式的骨关节病患者(第四临床阶段)中,滑膜看起来像一个明显的高色素结构(4点),熵密度降低的区域(3-4点)。
膜结构的变化总是伴随着滑膜炎,滑膜炎的数量有限(主要在28.0%的患者中在上内翻)或大量(在关节的所有区域 - 在68%的患者中)没有沉积物和额外内含物的液体。
根据受骨关节病影响的关节病理变化的阶段和程度,关节囊结构也发生了变化。只有在疾病的第一阶段,关节囊结构才保持正常。在疾病的第二阶段,特别是有滑膜炎的证据,在4名(5%)患者中评估了14-28分的染色体结构,在疾病的第三和第四阶段 - 在6名(34%)患者中高达68分。

仅在疾病的第三和第四阶段在一些患者中检测到滑膜炎和关节旁软组织变化的Roentgengraphic证据。
因此,分析表明,NLS研究在早期检测关节软骨退行性变化方面比传统的遗传学方法具有优势。
总体而言,疾病早期的NLS方法敏感性为82%,特异性为85%,准确率为86%。在两个投影中,标准X线照相的灵敏度为68%,特异性为54%,准确度为78%。